Беременность. Физиология
Беременность — естественное физиологическое состояние, сопровождающееся огромными физическими и эмоциональными изменениями в организме будущей матери, а также приводящее к определенным психологическим изменениям и будущего отца.
Будущие родители должны знать и хорошо представлять, как происходит оплодотворение, развивается зародыше, каковы наиболее благоприятные условия для развития плода и нормального течения беременности.
Анатомия и физиология женских половых органов. Женский таз. Периоды жизни женщины
Необходимо знать строение половых органов, их основное назначение, те изменения, которые происходят в организме женщины в норме вне беременности, во время беременности, после родов, а также при ряде гинекологических заболеваний.
Костный таз образует родовой канал, по которому происходит движение плода. Неблагоприятные условия внутриутробного развития, заболевания, перенесенные в детском возрасте и в период полового созревания, могут привести к нарушению строения и развития таза. Таз может быть деформирован в результате травм, опухолей и другой патологии.
Отличия в строении женского и мужского таза становятся особенно выраженными в зрелом иозрасте. Кости женского таза более тонкие, гладкие и менее массивные, чем кости мужского таза. Плоскость входа в малый таз у женщин имеет поперечно-овальную форму, а у мужчин -форму карточного сердца.

Женский и мужской таз
В анатомическом отношении женский таз ниже, шире и больше в объеме. Лобковый симфиз в женском тазу короче мужского. Крестец у женского таза шире, крестцовая впадина умеренно выгнута. Полость малого таза у женщин напоминает цилиндр, а у мужчин воронкообразно сужается книзу. Лобковый угол шире (90-100°), у мужчин -- 70-75°. Копчик выдается кпереди меньше, чем в мужском тазу. Седалищные кости в женском тазу параллельны друг другу, а в мужском сходятся. Все эти особенности имеют очень большое значение в процессе родового акта.
Таз взрослой женщины состоит из 4 костей: двух тазовых, одной крестцовой и одной копчиковой, прочно соединенных друг с другом. Тазовая кость, или безымянная, состоит до 16-18 лет из 3 костей, соединенных хрящами в области вертлужной впадины: подвздошной, седалищной и лобковой. После наступления полового созревания хрящи срастаются между собой, и образуется сплошная костная масса — тазовая кость.

Женский таз:
1 — крестец; 2 — крыло подвздошной кости; 3 — передневерхняя ость; 4 — передненижняя ость; 5 - ветлужная впадина; 6 — запи-рательное отверстие; 7 — седалищный бугор; 8 — лобковая дута; 9 — симфиз; 10 — вход в малый таз; 11 — безымянная линия
Верхние и нижние ветви лобковых костей спереди соединяются друг с другом посредством хряща, образуя малоподвижное соединение, что позволяет несколько растянуться ему при беременности, увеличивая таким образом объем таза.
Крестец и копчик, состоящие из отдельных позвонков, образуют заднюю стенку таза.
Различают большой и малый таз. Наибольшее значение при беременности имеет малый таз, так как он представляет собой часть родового канала. Его форма и размеры имеют очень большое значение в течение родов. В малом тазу различают вход, полость и выход. В полости малого таза выделяют широкую и узкую части. В соответствии с этим различают четыре плоскости: плоскость входа в малый таз, плоскость широкой части малого таза, плоскость узкой части малого таза и плоскость выхода из малого таза. Если соединить середины всех прямых размеров малого таза, то получится линия, изогнутая в виде крючка, которая называется проводной осью таза. Движение плода по родовому каналу происходит по направлению проводной оси таза.
Исследование таза
Проводится у беременной при первом посещении женской консультации путем осмотра, ощупывания и измерения. Особое значение придается осмотру пояснично-кре-стцового ромба, представляющего собой площадку на задней поверхности крестца. Верхним углом ромба является углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня. Нижний угол соответствует верхушке крестца, боковые углы — задне-верхним остям подвздошных костей.

Методика измерения размеров таза
При нормальных размерах и форме таза ромб приближается к квадрату, при неправильном тазе форма и размеры его меняются.
Тазомер — специальный инструмент для измерения размеров таза.
Размеры таза
Distantia spinarum — 25-26 см, это расстояние между самыми отдаленными точками передних, верхних остей подвздошных костей.
Distantia cristarim — 28-29 см, это расстояние между самыми отдаленными точками гребешков подвздошных костей.
Distantia trochanterica — 30-31 см, это расстояние между самыми отдаленными точками вертелов бедренных костей.
Conjugate diagonalis extarna — 20-21 см, это расстояние от верхнего края лона до верхушки ромба Михаэлиса.
Мягкие ткани таза покрывают костный таз с наружной и внутренней поверхности. Мышцы тазового дна располагаются в три слоя. Такое расположение мышц имеет большое практическое значение во время родов при изгнании плода, так как они все растягиваются и образуют широкое мышечное кольцо, являющееся продолжением костного кольца. Часть тазового дна, располагающаяся между задней спайкой половых губ и заднепроходным отверстием, называется акушерской промежностью.

Мышцы тазового дна:
1 -- луковично-пещеристая мышца; 2 — седалищно-пещерис-тая мышца; 3 — поверхностная поперечная мышца промежности; 4 — сухожильный центр промежности; 5 — сфинктер прямой кишки; 6 — мочеполовая диафрагма; 7 — бартолинова железа; 8-10 — диафрагма таза
Тазовое дно, образованное тремя слоями мышц и фасциями является опорой для внутренних половых органов и других органов брюшной полости. Несостоятельность мышц тазового дна может привести к выпадению половых органов, мочевого пузыря, прямой кишки.
Половые органы женщины
Половые органы делятся на наружные и внутренние.
К наружным половым органам относятся: лобок, большие и малые половые губы, клитор, девственная плева, преддверие влагалища, лобок, железы преддверия влагалища.
Наружные половые органы принято считать органами полового чувства.

Наружные половые органы женщины:
1 — лобок; 2 — клитор; 3 — наружное отверстие мочеиспускательного канала; 4 — девственная плева; 5 — вход во влагалище; 6 -- малая половая губа; 7 — большая половая губа; 8 — задняя спайка губ; 9 — промежность; 10 — задне-проходное отверстие.
Лобок (mons pubis) — представляет собой богатое подкожным жиром возвышение, располагающееся спереди и выше лобкового сочленения.
Верхней границей лобка является поперечная кожная бороздка — надлобковая складка, справа и слева от лобка — паховые складки, кзади лобок сливается с большими половыми губами. Лобок покрыт волосами. Рост волос на лобке связан с деятельностью яичников и коры надпочечников.
Большие половые губы (labia majora pudendi) — две продольные складки кожи, ограничивающие с боков половую щель. Спереди они переходят в кожу лобка, кзади посте-
пенно сужаются и, соединяясь по средней линии, образуют заднюю спайку. Кожа на внешней поверхности покрыта волосами, содержит потовые и сальные железы.
Внутренняя поверхность покрыта нежной розовой кожицей. Пространство между большими половыми губами называется половой щелью.
В толще половых губ заложены железы преддверия — бартолиновы, вырабатывающие секрет. Железы располагаются в толще задних отделов больших губ, их выводные протоки открываются в борозде, образованной малыми половыми губами и плевой.
Пространство между задней спайкой и заднепроходным отверстием называется промежностью. Она представляет собой мышечно-фасциальную пластинку, покрытую снаружи кожей; на коже промежности заметна линия, идущая от задней спайки до заднего прохода — шов промежности. Высота промежности снаружи 3—4 см. По направлению вглубь промежность сужается, так как влагалище и прямая кишка приближаются друг к другу.
Малые половые губы (labia minora pudendi) — вторая пара продольных кожных складок. Они располагаются кнут-ри от больших половых губ вдоль основания последних. Спереди малые половые губы раздваиваются и образуют 2 пары ножек. Передняя пара, соединяясь по средней линии над клитором, образует складочку — крайнюю плоть клитора. Вторая пара ножек, соединяясь под клитором, образует уздечку клитора. Кзади губы становятся ниже и сливаются с большими на уровне средней трети последних, богато снабжены сосудами и нервными окончаниями.
Клитор (clitoris) — небольшое конусовидное образование, состоящее из 2 пещеристых тел. Клитор выдается в виде небольшого бугорка в переднем углу половой щели. Различают головку, тело, состоящее из пещеристых тел и ножек. Клитор обильно снабжен сосудами и нервами, в коже клитора много нервных окончаний. Клитор является органом полового чувства.
Преддверие влагалища (vestidulum vaginal) — пространство, ограниченное спереди клитором, сзади задней спайкой половых губ, с боков внутренней поверхностью малых половых губ. Преддверия является плева (ее остатки). В преддверии открывается наружное отверстие мочеиспускательного канала, выводные протоки больших желез.
Девственная плева (humer) — соединительно-тканная перепонка, закрывает вход во влагалище у девственниц. Снаружи и со стороны влагалища покрыта плоским эпителием, в соединительно-тканной основе есть мышечные волокна, сосуды и нервы. Имеет отверстия разной формы. В соответствии с этим плева бывает кольцевидной, полулунной, зубчатой, трубчатой формы. После первого полового сношения происходит разрыв плевы, от нее остаются гименальные сосочки. После родов сохраняются отдельные обособленные друг от друга лоскутки плевы, они называются миртовидными сосочками.
К внутренним полрвым органам относятся: влагалище, матка и придатки матки (маточные трубы и яичники). Они являются органами деторождения.
Влагалище (vagina, colpos) — растяжимая мышечно-фиброзная трубка длиной около 10 см. Оно несколько изогнуто, выпуклость обращена кзади. Верхним своим краем влагалище охватывает шейку матки, а нижним - открывается в преддверие влагалища.
Передняя и задняя стенки влагалища соприкасаются между собой. Шейка матки выступает во влагалище, вокруг шейки образуется желобообразное пространство — свод влагалища. В нем различают задний свод (более глубокий) и передний (более плоский). Передняя стенка влагалища в верхней части прилежит к дну мочевого пузыря и отделена от него рыхлой клетчаткой, а нижний отдел ее соприкасается с мочеиспускательным каналом. Верхняя часть задней стенки влагалища покрыта брюшиной, ниже задняя стенка влагалища прилежит к прямой кишке.
Стенки влагалища состоят из трех оболочек: наружная (плотная соединительная ткань), средняя (тонкие мышечные волокна, идут в разных направлениях) и внутренняя (слизистая оболочка, покрытая множественными поперечными складками, которые наиболее всего выражены в детородном возрасте).
Матка (uterus) — непарный полый орган, располагающийся в малом тазу между мочевым пузырем (спереди) и прямой кишкой (сзади). Длина матки колеблется от 6,0 до 7,5 см, из которых на шейку матки приходится 2,5-3 см. Ширина в области дна — 4-5,5 см, толщина стенок — 1-2 см. Матка спереди назад имеет форму сплющенной груши. В ней различают дно, тело и шейку.

Внутренние половые органы женщины (фронтальный разрез):
1 — влагалище; 2 — влагалищная часть шейки матки; 3 — шеечный канал; 4 — перешеек; 5 — полость матки; 6 — дно матки; 7 — стенка матки; 8 — маточная труба; 9 — яичник; 10 — интерсти-циальная часть трубы; 11 — истмическая часть трубы; 12 — ампу-лярная часть трубы; 13 — фимбрии трубы; 14 — крестцово-маточ-ная связка; 15 — собственная связка яичника; 16 — воронкотазовая связка; 17 — широкая связка; 18 — круглая связка; 19 — яичник (на разрезе) с фолликулами и желтым телом; 20 — паровариум
Дно матки — верхняя часть, выступающая выше уровня вхождения в матку маточных труб. Тело матки имеет треугольное очертание, суживаясь постепенно по направлению к шейке. Шейка является продолжением тела. В ней различают влагалищную часть и верхний отрезок, примыкающий к телу. Внутри шейки матки проходит церви-кальный канал, открывающийся во влагалище наружным, а в полость матки - внутренним зевом.
В области углов основания матки в ее полость открываются маточные трубы. На границе между телом матки и шейкой располагается перешеек матки, из которого во время беременности формируется нижний сегмент. Стенка матки состоит из трех основных слоев. Наружный слой представлен брюшиной, являющейся ее серозной оболочкой. Средний слой — мышцы, составляющие главную часть стенки. Мышцы переплетаются в различных направлениях (продольном, поперечном и косом). Они во время беременности гипертрофируются, и за счет этого вес матки достигает одного килограмма. Особенно мощная мышечная прослойка в теле матки, внутренний слой матки представляет слизистую оболочку, так называемый эндометрий (функциональный и базальный слои).
Маточные трубы отходят от боковых поверхностей дна матки с обеих сторон (tuba uterina, tuba Fallopii). Это парный трубчатый орган длиной 10-12 см. Трубы заключены в складку брюшины, составляющую верхнюю часть широкой маточной связки и носящую название «брыжейка трубы». Маточная труба имеет следующие отделы: маточная часть (в толще матки), перешеек (в складке брюшины) и ампула маточной трубы (расширенная часть трубы, обращенная в брюшную полость). Концы трубы называются воронкой трубы. Края воронки снабжены многочисленными отростками различной длины и формы (бахромки). Одна из бахромок тянется в складке брюшины до яичника. Просвет трубы уменьшается по мере приближения к матке (1 см), а у воронки он расширен до 6-8 см. Снаружи труба покрыта соединительно-тканной оболочкой, под нею - мышечная (продольный и поперечный слои) оболочка. Следующий, внутренний, слой представлен слизистой оболочкой, выстланной мерцательным эпителием, имеющим складки.
Яичники (ovarium) — парный орган, являющийся женской половой железой. Это овальное тело длиной 2,5 см, шириной 1,5 см, толщиной 1 см. В нем различают две поверхности и два полюса. Верхний край яичника, закругленный, обращен к маточной трубе. Один полюс яичника соединен с маткой собственной связкой. Второй полюс обращен к боковой стенке таза. Свободный край яичника смотрит в брюшную полость. Другим краем яичник прикреплен к заднему листку широкой связки. В яичнике имеется корковый и мозговой слои. В корковом слое созревают фолликулы, в мозговом проходят сосуды и нервы. Сверху яичник окутан эпителиальным покровом, под которым расположена белочная оболочка.
Кровоснабжение матки происходит за счет маточных артерий, артерий круглой маточной связки и ветвями яичниковой артерии. Яичник получает питание из яичниковой артерии. Маточная труба питается также за счет яичниковой артерии. Влагалище получает питание за счет подчревной артерии. Венозная система внутренних половых органов представлена маточным сплетением.
Иннервация матки и влагалища обеспечивается симпатической и парасимпатической нервной системой.
Связочный аппарат половых органов представлен 4 парами крупных связок:
1) широкая связка матки от ребра матки до боковых поверхностей таза;
2) по широкой связке идет круглая связка матки, идущая в том же направлении, параллельно маточной трубе и артерии, она к концу беременности утолщается и ее можно прощупать через брюшную стенку у не очень тучных женщин;
3) крестцово-маточная связка, идущая от крестца к задней поверхности матки, при ее укорочении матка загибается кзади;
4) собственная связка яичников, идущая от боковых поверхностей таза к яичнику. Связочный аппарат фиксирует анатомическое расположение органов и обеспечивает их правильное взаимоотношение между собой.
Молочные железы. Это сложный в анатомическом и функциональном отношении орган. Они расположены на передней грудной стенке между III и IV ребрами. Тело железы имеет форму выпуклого диска с неровной поверхностью спереди, где находятся выступы и углубления, заполненные жировой клетчаткой. Задняя поверхность железы представлена сложными альвеолярно-труб-чатыми железами, собранными в мелкие дольки, из которых формируются крупные доли. Каждая доля имеет выводной проток. Некоторые протоки могут соединяться перед выходом на поверхность соска, поэтому число отверстий на соске может быть от 12 до 20. Паренхима железы заключена в соединительно-тканный футляр, образованный расслоением поверхностной грудной фасции, покрывающей спереди большую грудную и зубчатую мышцы. Под передним листком расщепленной поверхностной фасции имеется большое количество жировой ткани, окружающей молочную железу снаружи и проникающей между ее долями. От фасциального футляра вглубь железы распространяются соединительнотканные тяжи и перегородки.

Молочная железа:
а — схема строения молочной железы: 1 — дольки молочной железы; 2 — жировая ткаш.; 3 — молочные протоки; 4 — сосок; б — околососковый кружок (ареола) и сосок
Они пронизывают всю ткань железы и образуют ее мягкий остов, в котором располагается жировая клетчатка, молочные протоки, кровеносные и лимфатические сосуды, нервы.
Молочная железа снабжается кровью ветвями внутренней, грудной и подмышечной артерий, а также ветвями межреберных артерий.
Менструальный цикл и его регуляция
Менструальный цикл — одно из проявлений сложного биологического процесса в организме женщины, характеризующегося циклическими изменениями функции половой системы, а также других систем организма (сердечнососудистой, нервной, эндокринной и др.). Нормальный менструальный цикл включает 3 компонента:
1) циклические изменения в системе гипоталамус — гипофиз — яичники;
2) циклические изменения в гормонально зависимых органах (матке, маточных трубах, влагалище, молочных железах);
3) циклические изменения (колебания функционального состояния) в нервной, эндокринной и других системах организма.
Изменения в организме женщины на протяжении менструального цикла носят двухфазный характер, что связано с ростом и созреванием фолликула, овуляцией и развитием желтого тела в яичниках. Наиболее выраженные изменения происходят в слизистой оболочке матки (эндометрии). Если оплодотворение яйцеклетки не происходит, функциональный слой эндометрия отторгается и появляются кровянистые выделения из половых путей (менструация), что свидетельствует об окончании циклических изменений в организме. Длительность менструального цикла определяют от первого дня наступившей менструации до первого дня следующей менструации. В норме продолжительность менструального цикла от 21 до 35 дней. Наиболее оптимальным считается 28-дневный цикл.
В яичниках под влиянием гонадотропных гормонов гипофиза наблюдают 2 фазы:
1) фаза развития фолликула и разрыва созревшего фолликула — фолликулиновая фаза;
2) фаза развития желтого тела - лютеиновая фаза.
Процесс созревания фолликула занимает первую половину менструального цикла. Яйцеклетка, заключенная в фолликуле, увеличивается за счет деления. В яичнике в это время вырабатываются эстрогенные гормоны (эстради-ол, эстрон, эстриол). Под их воздействием происходит рост и развитие матки, влагалища, наружных половых органов, а также появление вторичных половых признаков, повышается тонус мускулатуры матки, усиливается ее возбудимость, развиваются молочные железы и их функция, происходит пролиферация в слизистой матки.
В фазе овуляции происходит разрыв зрелого фолликула и выход из его полости созревшей, годной к оплодотворению яйцеклетки. Яйцеклетка, окруженная лучистым венцом, вместе с фолликулярной жидкостью попадает в брюшную полость, а в дальнейшем — в маточную трубу. Это происходит в середине любого менструального цикла.
Фаза развития желтого тела (лютеиновая). На месте разорвавшегося фолликула образуется новая железа внутренней секреции — желтое тело, продуцирующее гормон прогестерон, который подготавливает организм к беременности и потому называется еще гормоном беременности или гормоном желтого тела. Кроме этого, он снижает возбудимость и сократительную деятельность матки, способствует подготовке молочных желез к секреции молока, перистальтике маточных труб и транспортировке яйцеклетки в матку.
С момента обратного развития желтого тела продукция прогестерона прекращается. В яичнике начинает созревать новый фолликул.
По характеру циклических изменений в матке выделяют 3 фазы:
1) фаза пролиферации;
2) фаза секреции;
3) фаза кровотечения (менструация).
Фаза пролиферации - фолликулиновая — продолжается до половины любого менструального цикла (в среднем 14 дней), она начинается сразу после менструации и заключается в разрастании желез в слизистой матки под влиянием зреющего в яичнике фолликула и вырабатываемого им эстрогенного гормона (фолликулина).
Фаза секреции (лютеиновая) длится также половину цикла. Она характеризуется тем, что железы начинают вырабатывать секрет под действием гормона желтого тела (прогестерона), образовавшегося на месте лопнувшего фолликула.
Фаза кровотечения (менструация) включает десквама-цию (отторжение) и регенерацию эндометрия. Регенерация происходит после отторжения функционального слоя из тканей базального слоя. В физиологических условиях на 4-й день цикла вся раневая поверхность слизистой оболочки эпителизируется.
Периоды жизни женщины
На протяжении жизни женщины различают несколько периодов, характеризующихся возрастными анатомо-физиологическими особенностями. Границы между периодами весьма условны и меняются в зависимости от индивидуальных условий развития, наследственных, биологических и социальных факторов.
Внутриутробный период
В этом периоде происходит закладка, развитие, диф-ференцировка и созревание всех органов и систем плода, в том числе и половой системы под влиянием половых гормонов, поступающих из крови матери, из плаценты, а также образующихся в организме самого плода. С 3-4-й недели эмбрионального развития первыми начинают закладываться половые железы, с 6-8-й недели происходит закладка и дифференцировка наружных и внутренних половых органов. У плода к 20-й недели внутриутробного развития в яичниках имеются примордиальные фолликулы. На 31-33-й неделе появляются первые признаки развития фолликулов, число слоев клеток грану-лезы увеличивается до 6-8 рядов, происходит формирование тека-ткани. На каждой неделе внутриутробного развития происходят те или иные важные процессы формирования репродуктивной системы, и воздействие неблагоприятных факторов окружающей среды оказывает повреждающее действие на те структуры и системы, которые в этот период находятся в активном состоянии. Этот период важен для последующего становления всех функций половой системы женщины, поскольку воздействие неблагоприятных факторов окружающей среды может способствовать возникновению пороков развития органов половой системы, что в последующем приводит к нарушению специфических функций женского организма. Вынашивая ребенка, беременная женщина нуждается в создании самых благоприятных физических и эмоциональных условий, а также в рациональном питании, богатом витаминами, микроэлементами, белками и энергетическими соединениями.
Период новорожденности
Это первые 4 недели жизни, или 28 дней. При рождении пол ребенка устанавливается на основании строения наружных половых органов, поскольку другие половые признаки в раннем детстве отсутствуют. В течение первой недели жизни у новорожденной девочки отмечаются некоторые проявления эстрогенной насыщенности и может наступить явление так называемого полового криза: на-грубание молочных желез, набухание слизистой оболочки влагалища и даже кровянистые выделения из половых путей. Принято считать, что это связано с воздействием материнских гормонов на организм девочки. На 8-10-е сутки все эти явления проходят.
Период детства
Детство называют нейтральным периодом, поскольку с первого месяца жизни и до 8 лет в репродуктивной системе не происходит заметных изменений. Организм постепенно подготавливается к последующему физическому и половому становлению. Для полноценного развития уже с 3-4 лет, когда ребенок начинает осознавать свою принадлежность к мужскому или женскому полу, необходимо приучать девочку к определенным правилам поведения и гигиены.
Девочка должна спать в своей постели и иметь свои индивидуальные туалетные принадлежности. Белье ребенка необходимо стирать отдельно от белья взрослых. В течение первого года жизни памперсы следует применять непостоянно, а только во время прогулок или ночного сна. Слизистая оболочка наружных половых органов девочки чрезвычайно нежная и может реагировать на синтетические ткани, сильные моющие средства, тесную одежду. При появлении покраснения, зуда или выделений из половых путей необходимо сразу обратиться к детскому гинекологу.
Следует приучать ребенка к ежедневному туалету: чистить зубы два раза в день, опорожнять мочевой пузырь 4-5 раз в день и кишечник — ежедневно, мыть руки после туалета и перед едой. Если дома есть домашние животные, надо приучить девочку и мальчика обращению с ними, и для профилактики провести противопаразитарное лечение ребенка и животного.
С 4-5-летнего возраста необходимо обучать ребенка туалету наружных половых органов после каждого испражнения, насухо промокая специальной одноразовой или индивидуальной салфеткой, а также ежедневной смене чистого белья.
Ребенку должен быть обеспечен комфортный режим занятий и отдыха, полноценное сбалансированное питание, спокойный 10-часовой сон, ежедневное пребывание на свежем воздухе и комплекс физических нагрузок.
Период полового созревания
Продолжительность периода полового созревания около 10 лет, на протяжении которых происходит последовательное физическое и половое развитие девочки. К 18-20 годам девушка достигает полной физической, половой, социальной зрелости и готовности для благополучного осуществления детородной функции.
Период полового созревания начинается с 7-8-летнего возраста и делится на три периода. Первый период — пре-пубертатный (от 7 до 9 лет) — характеризуется началом созревания гипоталамических структур мозга, выделением гонадотропина (ГТ) в ациклическом режиме каждые 5-7 дней.
Второй период — первая фаза пубертата (10-13 лет). В этот период происходит формирование суточной цикличности, увеличение выработки эстрогенов в яичниках.
Третий период — вторая фаза пубертата (14-17 лет). Формируется и закрепляется репродуктивный тип функционирования гипоталамо-гипофизарной системы с полноценным двухфазным овуляторным менструальным циклом.
Для оценки правильности полового развития необходимо учитывать время и последовательность появления вторичных половых признаков, степень развития половых признаков и половых органов.
В возрасте 9-10 лет появляются первые признаки развития молочных желез — гиперемия и пигментация ареолы соска. Возраст появления молочных желез называется телархе (10-11 лет) и предшествует возрасту оволосения на лобке - пубархе (10-11 лет) и в подмышечных впадинах - адренархе (11-12 лет). Рост тела и увеличение массы тела начинаются с 9-10 лет и достигают максимума (до + 10 см и +12 кг в год) за год до менархе.
В возрасте 11-12 лет начинаются рост и развитие внутренних половых органов, молочных желез, расширение костей таза. Первая менструация — менархе — появляется в возрасте 12-13 лет. В 13-14 лет появляются первые ову-ляторные циклы. В 15-17 лет прекращается рост тела девочки, формируется женский тип фигуры и закрепляется взрослый тип функционирования репродуктивной системы.
Период полового созревания — наиболее лабильный период жизни женщины, когда неустановившаяся репродуктивная система организма наиболее чувствительна к воздействию неблагоприятных внешних и внутренних факторов.
На протяжении всего периода полового созревания необходимо обеспечивать полноценное сбалансированное питание, рациональный режим с правильным чередованием учебы и отдыха, физических и интеллектуальных нагрузок. В возрасте 10-12 лет необходимо подготавливать девочку к ее новому состоянию, рассказать о половом развитии. Следует объяснить, как вести себя после появления первых менструаций. В дни менструаций следует ограничить физические нагрузки и предоставить дополнительный отдых. В эти дни девушкам целесообразно пользоваться специальными гигиеническими прокладками, а тампонами только по рекомендации гинеколога. Гигиенические мероприятия включают обязательные ежедневные водные процедуры: каждый вечер перед сном необходимо мыться с мылом, особенно тщательно промывая наружные половые органы и подмышечные впадины, потому что на эти зоны активно действуют гормоны.
Период половой зрелости
Это собственно репродуктивный период, который продолжается около 30 лет (с 16-18 до 45-47 лет). В этот период вся репродуктивная система функционирует в стабильном режиме, который обеспечивает продолжение рода. В течение этого периода сохраняется способность организма женщины к воспроизводству потомства. Эти годы характеризуются высокой активностью всех специфических функций половой системы. У здоровой женщины на протяжении репродуктивного периода все циклы являются овуляторными, а всего созревает 350-400 яйцеклеток.
Вследствие регулярного созревания фолликулов в яичниках и овуляции в женском организме создаются оптимальные условия для беременности.
Учитывая высокую вероятность наступления беременности в этот период, каждая женщина должна подобрать контрацептивы, чтобы иметь только желанных детей. Необходимо позаботиться о здоровьем своем и супруга, чтобы за 2-3 месяца до зачатия прекратить прием каких-либо медикаментов.
После родов восстановление репродуктивной системы у женщины может быть уже через 3-6 месяца. Принято считать, что в период кормления ребенка грудью женщина стерильна, однако это не так. Овуляторные циклы могут появиться через 2-3 месяца после родов, и каждой паре следует подобрать контрацептивы. Оптимальный срок между родами не менее двух лет, когда организм женщины полностью восстанавливается и готов к новой беременности.
При регулярной половой жизни без контрацепции беременность должна наступить в течение 12 мес. Если этого не происходит, пара считается бесплодной, и необходимо провести обследование обоих партнеров для установления причины бесплодия.
В репродуктивном возрасте важной проблемой являются инфекционные заболевания, передающиеся половым путем. Для профилактики заболеваний чрезвычайно важным является постоянство сексуальных партнеров, заботящихся о своем здоровье.
Женщине целесообразно выполнять комплекс гигиенических мероприятий. В дни менструации не рекомендуется проводить оперативные и другие вмешательства и жить половой жизнью. Каждая женщина должна знать особенности своего организма и по возможности создавать для себя оптимальные условия.
Климактерический период
Является периодом постепенного угасания функций репродуктивной системы женщины. Вместо терминов «климакс», «климактерический период» в настоящее время принята следующая терминология:
-
пременопаузальный период — от 45 до наступления менопаузы;
-
переменопаузалъный период — пременопаузальный и два года после менопаузы;
-
менопауза — последняя менструация, которая в среднем наступает в возрасте 50 лет;
-
постменопаузалъный период — начинающийся после менопаузы и продолжающийся до конца жизни женщины.
В периоде пременопаузы к возрасту 45 лет в яичниках женщины остается менее 10000 ооцитов, происходят выраженные дистрофические изменения в фолликулах, резко снижается продукция эстрогенов, возрастает продукция ФСГ и ЛГ в несколько раз. При физиологическом течении этого периода происходит постепенное снижение функции яичников с адекватной реакций организма на возрастные изменения. При патологическом течении развивается климактерический синдром. *В этом случае происходят сдвиги в метаболизме — нарастает масса тела за счет жировой ткани, повышается уровень холестерина, триглицеридов и глюкозы в крови. Появляются нейровегетативные (приливы жара, потливость, головная боль, артериальная гипертензия, ознобы, тахикардия), психоэмоциональные (раздражительность, сонливость, депрессия, слабость, забывчивость), урогенитальные (сухость, зуд и жжение во влагалище, недержание мочи) расстройства. Отмечаются кожные проявления (сухость кожи, ломкость ногтей, выпадение волос, появление морщин) и позднее - обменные нарушения (остеопороз, ишемическая болезнь сердца).
Изменения ритма и продолжительности менструального цикла, свойственные пременопаузальному периоду, завершаются полным прекращением менструации - менопаузой в возрасте 50-53 лет. В переменопаузальном периоде могут наблюдаться дисфункциональные маточные кровотечения, что требует проведения обследования с обязательным гистологическим исследованием эндометрия в виду высокого риска развития онкологических заболеваний. Отсутствие менструации в течение года характеризует начало периода постменопаузы.
Период постменопаузы
Женщины в климактерическом периоде нуждаются во внимательном и терпеливом к себе отношении. Им следует заботиться о физическом состоянии организма, потому что появляются многие соматические заболевания. В настоящее время специалисты рекомендуют назначение в этот период гормональной заместительной терапии.
Постменопауза делится на ранний период, когда сохраняется небольшая активность яичников, и поздний, когда функции яичников полностью прекращаются и происходит общее старение организма.
По классификации ВОЗ различают пожилой возраст — 70-74 года, старость — 75-89 лет и долгожительство — старше 90 лет.
Сохранение здоровья женщины — одна из важнейших проблем, поскольку здоровая женщина дарит здоровое потомство и создает комфортные условия для семьи.
Мужские половые органы
Наружные мужские половые органы — гениталии — включают мошонку и пенис (половой член). В мошонке находятся два яичка с придатками и частью семявынося-щего протока. Каждое яичко содержит более 800 маленьких скрученных трубочек — семенных канальцев. Внутри канальцы выстланы эпителием, где и образуются мужские половые клетки — сперматозоиды — под влиянием одного из гормонов гипофиза.
Другой гормон гипофиза стимулирует производство в яичках мужского полового гормона тестостерона, обеспечивающего проявление вторичных мужских признаков (низкого голоса, роста волос на лице и теле и т. д.), а также полноценное развитие спермы.
Семенные канальцы соединяются вместе и образуют эпидидимис (придаток яичка) — более широкую трубку, в которой сперматозоиды вызревают в течение нескольких недель, пока не будут готовы покинуть мошонку. Покинув мошонку, они поступают в полость в тазе, где эпидидимис становится семявыносящим протоком, хранящим и переносящим сперму. В этот проток выделяются (секрети-РУются) жидкости семенных пузырьков, предстательной железы и бульбоуретральных желез (Купера желез), которые питают сперму, увеличивают ее подвижность и оплодотворяющую способность. Вместе со спермой эти жидкости образуют семя, которое извергается во влагалище во время полового акта.
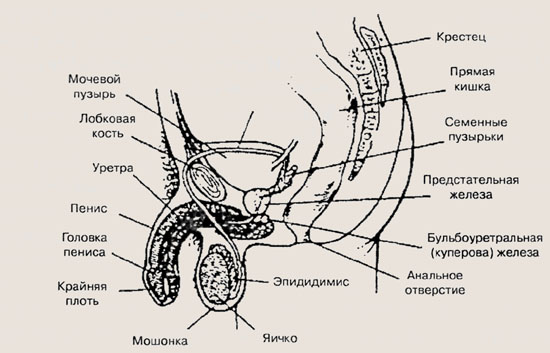
Мужские половые органы
Семявыносящий проток опорожняется в мужской мочеточник (уретру), идущий от мочевого пузыря до конца пениса. Мочеточник выводит из мужского организма и мочу, и семя. Во время мочеиспускания и большую часть остального времени пенис мягкий или вялый. При половом возбуждении кровь быстро заполняет ткани пениса, в результате он увеличивается и становится твердым, что облегчает его введение во влагалище при половом акте. При эрекции мышцы сокращаются и перекрывают проток из мочевого пузыря, не допуская смешения мочи и спермы. Во время оргазма происходит эякуляция — непроизвольное сокращение мышц, которое выталкивает сквозь мочеточник два-три миллилитра семени, содержащих приблизительно 240-360 миллионов сперматозоидов.
ЗАЧАТИЕ
Обычно зачатие происходит в маточной трубе, куда после овуляции попадает яйцеклетка. Сперматозоиды перемещаются сначала в канал шейки матки, затем в ее полость и далее в маточные трубы, где находится яйцеклетка.
Срок жизни яйцеклетки короток -- всего несколько часов, сперматозоиды сохраняют способность к оплодотворению в течение нескольких суток. Понятно, что самое благоприятное время для оплодотворения -- это период овуляции с небольшими отклонениями в одну и другую сторону. Поскольку продолжительность жизни яйцеклетки невелика, дни перед овуляцией более предпочтительны для зачатия, чем после нее, т. к. сперматозоидам требуется более суток, чтобы попасть в маточные трубы.
Рекомендуется в течение 3-5 дней перед овуляцией воздерживаться or половых сношений, что позволит увеличить число созревших активных сперматозоидов в яичках.
Вероятность зачатия для женщин немало зависит от особенностей ее внутренних половых органов.
При нормальном их расположении предпочтительна во время полового акта поза лежа на спине, под ягодицы можно подложить подушку, после окончания акта приподнять ноги и сохранять это положение около получаса. При отклонении матки кзади облегчить проникновение сперматозоидов в цервикальный канал помогает коленно-локтевая поза во время или после полового акта.
Определение даты овуляции и расчет благоприятных дней для наступления беременности удобно производить по температурной кривой. Температура измеряется в прямой кишке (базальная или ректальная температура) в течение всего менструального цикла в одно и то же время, предпочтительно утром сразу после пробуждения.
Для зачатия имейте половые сношения во время фертильных дней.
Вы можете определить свою фертильную фазу, аккуратно измеряя температуру термометром для регистрации даже небольшого ее повышения. Используйте правило изменения температуры.
-
Измеряйте температуру в одно и то же время каждое утро (до вставания) и записывайте в карту.
-
Используя записи в карте за первые 10 дней менструального цикла, определите наиболее высокую из «нормальных низких» температур (т. е. ежедневных температур, записанных в обычном порядке и без необычных
-
Не принимайте во внимание никакие аномально высокие температуры из-за лихорадки или других состояний.
-
Проведите линию на 0,05-0,1° выше самой высокой из этих 10 температур. Эта линия называется прикрывающей линией или температурной линией.
-
Нефертильная фаза начинается вечером третьего подряд дня, когда температура остается выше прикрывающей линии (правило изменения температуры).

Для контрацепции рассчитайте свой фертильный период:
-
Проследите за длительностью как минимум 6 менструальных циклов, в течение которых вам надо либо воздерживаться от половых сношений, либо пользоваться каким-либо другим контрацептивным методом, кроме гормонального. Затем рассчитайте свою фертильную фазу, следуя приведенной ниже формуле.
-
От количества дней в самом длинном из ваших циклов отнимите 11. Этим вы определите последний фертильный день вашего цикла.
-
От количества дней в самом коротком из ваших циклов отнимите 18. Этим вы определите первый фертиль-пый день вашего цикла.
Например, длинный цикл: 30 дн. - 11 = 19. Короткий цикл: 26 дн. — 18=8.
-
Согласно расчетам, фертильным является период с 8-го 19-й день цикла (для предохранения от беременности требуется 12 дней воздержания).
-
Избегайте полового акта во время фертильных дней. В дни, предшествующие зачатию, должен быть полностью исключен прием алкоголя обоими супругами, так как алкоголь оказывает повреждающее воздействие как на женские, так и на мужские половые клетки.
|
Самый короткий цикл в днях |
Первый фертильный (опасный) день |
Последний фертильный (безопасный) день |
|
21 |
3 |
10 |
|
22 |
4 |
11 |
|
23 |
5 |
12 |
|
24 |
6 |
13 |
|
25 |
7 |
14 |
|
26 |
8 |
15 |
|
27 |
9 |
16 |
|
28 |
10 |
17 |
|
29 |
11 |
18 |
|
30 |
12 |
19 |
|
31 |
13 |
20 |
|
32 |
14 |
21 |
|
33 |
15 |
22 |
|
34 |
16 |
23 |
Следует также избегать контакта с вредными веществами бытовой химии: лаками, красками, растворителями, инсектицидами и др.
Воздержитесь от приема лекарственных препаратов. В случае нездоровья лучше отложить зачатие до момента выздоровления. При постоянном применении какого-либо лекарственного препарата необходимо посоветоваться с врачом о его возможном влиянии на беременность.
В предшествующий беременности период и в ее ранние сроки следует избегать рентгеновских исследований и ультразвуковой диагностики.
Если нормальное оплодотворение невозможно, зачатие может происходить в результате альтернативных процедур — таких, как искусственное осеменение или оплодотворение in vitro («в пробирке»).
Искусственное осеменение — процедура, в которой в шейку или тело матки с помощью специального шприца. Такая процедура применяется, например, в случаях бесплодия или импотенции партнера-мужчины, или при желании женщины завести ребенка без мужчины.
При оплодотворении in vitro врач извлекает несколько яйцеклеток из яичника матери (или матери-донора), соединяет их с отцовской (или донорской) спермой в лабораторных условиях вне женского организма и затем помещает оплодотворенную яйцеклетку в матку женщины. Эта процедура применяется, когда фаллопиевы трубы женщины блокированы или она и ее партнер бесплодны по другим причинам. Успех (беременность) обычно достигается после нескольких попыток оплодотворения. В результате оплодотворения in vitro нередка многоплодная беременность.
Наследственность и медико-генетическое консультирование
Все наследственные характеристики вашего ребенка закладываются в процессе слияния мужской и женской половых клеток (яйцеклетки и сперматозоида). Носителями наследственной информации являются особые структуры клеточных ядер — хромосомы. Каждая яйцеклетка и сперматозоид содержат по двадцать три хромосомы, хранящие генетическую информацию. Соединение яйцеклетки со сперматозоидом создает оплодотворенную яйцеклетку, содержащую полный комплект из сорока шести хромосом — двадцать три от матери и двадцать три от отца.
Эти двадцать три пары хромосом объединяются и создают уникальный проект развития вашего ребенка. Каким будет строение вашего ребенка, его физические данные, пол, группа крови, некоторые особенности личности, некоторые душевные характеристики и многое другое -предрешено. Рост и развитие ребенка во время беременности, в младенчестве, в детстве в значительной мере подчиняются этому генетическому плану.
Лишь одна пара хромосом определяет пол ребенка. Женщины имеют пару Х-хромосом (XX); все яйцеклетки несут Х-хромосому, т. е. Х-хромосома ребенка — всегда от женщины. Мужчины имеют одну Х-хромосому и одну Y-хромосому, таким образом, часть сперматозоидов несут X-хромосомы, часть — Y-хромосомы. Следовательно, пол будущего ребенка определяется хромосомой, вносимой отцом'. Например, если яйцеклетку оплодотворяет сперматозоид, несущий Х-хромосому, ребенок будет девочкой (XX), если несущий Y-хромосому, — мальчиком (XY).
Иногда при овуляции выделяется более одной яйцеклетки; каждая может оплодотворяться отдельным сперматозоидом, в результате получаются неодинаковые близнецы. Иногда единичная оплодотворенная яйцеклетка делится на две и более, в результате получаются одинаковые близнецы.
Под влиянием разнообразных факторов (ионизирующее излучение, воздействие вредных веществ и др.) могут происходить патологические изменения в генах. Современная медицина располагает необходимыми методами для предупреждения возможности рождения ребенка с признаками наследственных болезней. Одним из них является медико-генетическое прогнозирование на основе составления родословных. Проследив болезни и аномальные особенности предков, можно получить сведения о генетическом здоровье предков и риске наследственных болезней у обследуемой пары.
Медико-генетическое консультирование следует провести, если у родственников встречались наследственные аномалии, если женщине за тридцать, если супруги живут в экологически неблагоприятной местности или работают на производстве с вредными условиями труда.
Врач-генетик определяет вероятность рождения больного ребенка. Возможно, не стоит рисковать, но раз уж вы решились сохранить беременность, за вами будет установлено особое наблюдение, в частности, дородовая диагностика состояния здоровья ребенка
Подтверждение начала беременности
Женщины по-разному ощущают беременность. Некоторые буквально через несколько дней чувствуют ее по каким-то своим неуловимым признакам. Со воеменем другие симптомы, резкая смена настроения, изменение вкусовых ощущений и пристрастий, затруднение дыхания и др. Вот наиболее характерные ранние признаки и симптомы беременности (вызванные изменениями в производстве гормонов), которые начинаются непосредственно после зачатия.
-
Пропущенная менструация.
-
Изменения груди (ощущение тяжести и полноты, повышенная чувствительность и покалывание в области сосков, потемнение ареолы).
-
Раздувание или боль в нижней части живота.
-
Утомляемость, слабость.
-
Тошнота, рвота или то и другое.
-
Частое мочеиспускание.
-
Повышенная секреция из влагалища.
-
Положительный тест на беременность.
Домашних тестов на беременность существует великое множество и в каждой стране, в каждом городе они разные, но цель у всех — одна. Они предназначены для определения хорионического гонадотропина человека (ХГЧ) в моче методом иммунохроматографического анализа. ХГЧ (гликопротеин с молекулярной массой 36,7 кД) начинает вырабатываться развивающейся плацентой вскоре после зачатия, концентрация гормона в крови в течение первого триместра беременности постоянно возрастает. Чувствительность теста позволяет выявлять ХГЧ в концентрации от 10-25 mME/ml, что обеспечивает диагностику беременности уже с первого дня ожидаемой, но не наступившей менструации, то есть на 10-15-й день после оплодотворения (как показывает практика — в некоторых случаях тест может дать положительный результат уже за четыре дня до ожидаемой менструации, но далеко не во всех — это зависит от сроков овуляции, оплодотворения и имплантации эмбриона в полость матки).
Принцип определения hCG (ХГЧ). Тест-полоска покрыта реагентами (мечеными антителами к ХГЧ) на тестовом и контрольном участках. При тестировании моча, проникая по капиллярам стрип-полоски, достигает тестового участка. При наличии в моче ХГЧ, продукты реакции выявляют в тест-зоне четкую цветную линию, что поедполагает наличие беременности. Если в пробе ХГЧ не содержится, полоса в тест-зоне не проявляется. В состав набора входят:
-
стрип-полоска в защитном пакете;
-
пакет с поглотителем влаги (в тестировании не используется).
Условия диагностики и хранения:
-
не использовать после истечения срока годности, указанного на защитном пакете;
-
хранить тест-набор необходимо при температуре 2-28°С;
-
перед началом тестирования образцы мочи и компоненты тест-набора должны быть доведены до комнатной температуры.
Тестирование можно проводить в любое время (на ранних сроках рекомендуется использовать первую утреннюю мочу, так как концентрация ХГЧ в ней наиболее высока). Соберите образец мочи в чистую сухую емкость. Образец нельзя замораживать. Образец нельзя взбалтывать. Допускается хранение в холодильнике при 2—6°С не более 24 часов.
Последовательность проведения тестирования:
-
вскройте защитный пакет, разорвав его по надрезу, и извлеките стрип-полоску;
-
поместите стрип-полоску в емкость с образцом мочи так, чтобы уровень мочи не превышал ограничительную линию, отмеченную стрелками. Через 1 минуту извлеките тест-полоску из мочи и положите на чистую, сухую поверхность;
-
определите результат не позже, чем через 5-10 минут (на очень ранних сроках проведения теста — если задержка невелика или ее еще нет вовсе, рекомендуется подождать полчаса-час, если вероятность беременности очень высока, а не выбрасывать тест через 10 минут практика показывает, что на первых днях задержки вторая полоса проявляется слабо и через гораздо более длительный период, чем пишут на упаковках, зато на более больших сроках она проявляется быстрее и ярче первой).
Интерпретация результатов:
Отрицательный: одна красно-розовая линия только в зоне контроля, в тест-зоне линии нет.
Положительный: появление двух красно-розовых линий в тест-зоне и зоне контроля (на ранних сроках проведения теста, если задержки нет или она невелика — вторая полоса обычно бывает очень слабой, но если она есть, то это уже очень хорошо и переживать из-за того, что она очень слабая, не стоит, просто повторите тест через несколько дней — содержание ХГЧ у Вас в моче значительно повысится и вторая полоса на тесте станет значительно ярче.
Контроль качества:
Внутренним контролем качества является полоска в контрольной зоне (появление четкой цветной полосы на ней свидетельствует о функциональном состоянии стрип-теста). Если на тесте после правильных действий не появилось ни одной полоски — это значит, что тест был бракованным, его срок годности истек либо его-хранили в плохих условиях.
Ограничения:
Следуйте инструкции, приложенной к тесту. Некоторые патологии, например опухоли яичников, могут являться причиной неверных результатов. Тесты на беременность не предупреждают о внематочной беременности. После получения положительного результата необходимо обратиться к врачу для уточнения маточной беременности и проведения дальнейших обследований и анализов, назначаемых всем беременным.
При получении отрицательного результата, если месячные не наступили через 3-4 дня, рекомендуется повторить тест, так как в первые недели беременности уровень ХГЧ ежедневно удваивается и через несколько дней тест будет лучше реагировать на Ваш уровень ХГЧ при наличии беременности. Для более точного диагноза можно сдать кровь на ХГЧ — он точнее, так как в моче уровень ХГЧ обычно ниже, чем в крови, поэтому долгое время тест может молчать или показывать слабую полоску.
Названия наиболее распространенных тестов:
-
«Babycheck»;
-
«Be Sure»;
-
«Bee-Sure-S»;
-
«Uni-Gold»;
-
«ХГЧ-Экспресс-ИХА»;
-
«Контроль беременности».
Профессиональный лабораторный анализ крови или мочи может выполняться через две—четыре недели после овуляции (т. е. примерно во врем-я ожидавшейся менструации) и дает большую точность, чем набор-для самостоятельного тестирования.
Если вы подозреваете, что беременны, проводили ли вы или нет самостоятельное тестирование, лучше все-таки получить подтверждение у врача.
На ранних стадиях беременность диагностируется также с помощью ультразвуковых исследовании.
Расчет сроков беременности необходим, чтобы оценить правильность роста плода, решить доношен ли ребенок (недоношенные — до тридцати семи недель беременности, переношенный — после сорока двух — сорока трех недель). Кроме того, возможна ранняя диагностика двойни.
При первом осмотре врач определит ваш срок, спросив дату последней менструации (зачатие происходит приблизительно через две недели после этого). Чтобы определить срок родов, нужно отсчитать девять месяцев и семь дней от первого дня последнего менструального периода. (Более точно — 266 дней от момента зачатия, но эту дату редко знают.) Беременность продолжается 280 дней, или 40 недель (от первого дня последнего менструального периода). Когда врач говорит, что срок беременности двенадцать недель, это значит, что плоду десять недель.
Если вы не можете вспомнить дату последней менструации, или она была скудной или необычной, врач или акушерка применяют другие методы определения сроков. Ультразвуковое исследование (УЗИ) перед окончанием шестого месяца — один из самых точных и распространенных методов.
Помните, что сроки нормальной беременности могут различаться. Рассматривайте назначенный срок родов как приблизительный и ожидайте рождения малыша в течение двух недель до или после этого срока. Две трети малышей рождаются в пределах отклонения десяти дней от назначенного срока, и лишь 4 % — точно в назначенный день.
ГОРМОНАЛЬНЫЕ ИЗМЕНЕНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Во время беременности происходят значительные физические перемены в вашем организме. Многие из них вызваны изменениями в производстве гормонов.
Человеческий хорионический гонадотропин выделяется развивающейся плацентой и гарантирует, что яичники производят эстроген и прогестерон, пока плацента не созреет и не возьмет на себя производство этих гормонов (приблизительно через три-четыре месяца).
Эстроген способствует росту репродуктивных тканей, в том числе увеличению размеров мускулатуры матки, утолщению слизистой оболочки матки и улучшению ее кровоснабжения, а также стимулирует развитие млечных протоков и снабжение груди кровью. Высокий уровень эстрогена, возможно, также влияет на задержку воды в организме, отложение подкожного жира и пигментацию кожи.
Прогестерон ингибирует (препятствует) сокращение гладкой мускулатуры. Таким образом, прогестерон расслабляет матку, не позволяет ей чрезмерно сокращаться; расслабляет стенки кровеносных сосудов, чем способствует поддержанию здорового низкого артериального давления; расслабляет стенки желудка и кишечника, позволяя им поглощать больше питательных веществ. Прогестерон стимулирует секрецию (выделение) релаксина — гормона яичников, который расслабляет и размягчает связки, хрящи и шейку матки, позволяя этим тканям растягиваться во время родов.
Помимо эстрогена и прогестерона, в больших количествах производятся другие гормоны, влияющие на рост, минеральный баланс, обмен веществ и уровень кортико-стероидов и вызывающие множество физических изменений во время беременности.
ГИГИЕНА БЕРЕМЕННОЙ ЖЕНЩИНЫ
В течение всей беременности будущая мать должна особенно следить за чистотой своего тела и одежды. Чистая кожа, свежее белье не только облегчают кожное дыхание, улучшают работу внутренних органов, но и способствуют хорошему самочувствию, бодрому настроению.
Кожа способна выполнять функции газообмена (поглощение кислорода и выделение углекислого газа), выведения жидкости через потовые железы, что снижает нагрузку на почки.
Поэтому желательно утром и вечером принимать душ или обтирать водой комнатной температуры все тело, особенно молочные железы. Обязательно подмываться кипяченой водой не менее 2 раз в день.
С первого дня беременности необходимо как можно больше бывать на свежем воздухе, однако прогулки не должны утомлять. Особенно полезны воздушные ванны, их следует делать летом в тени деревьев, избегая открытых солнечных лучей. В ненастную погоду можно принимать воздушные ванны для молочных желез в закрытом помещении. Продолжительность их 15-20 минут. Воздушные ванны хорошо закаливают кожу молочных желез, уменьшают вероятность появления трещин вокруг сосков во время будущего кормления малыша.
Полезно также каждый день обмывать молочные железы водой комнатной температуры и затем растирать жестким полотенцем. С этой же целью можно вшить в чашечки бюстгальтера кусочки махровой ткани. При плоских или втянутых сосках полезно осторожное массирование, оттягивание вперед. Иногда для вытягивания сосков рекомендуют даже использовать молокоотсос, оставляя на некоторое время сосок в вытянутом положении. Однако массаж следует применять очень осторожно, т. к. излишнее раздражение сосков может вызвать сокращение матки.
Беременной женщине следует изменить и режим половой жизни. В первые три и последние два месяца половые сношения противопоказаны, т. к. они могут вызвать прерывание беременности. В остальные сроки половые сношения должны быть ограничены, следует максимально оградить половые пути женщины от инфицирования.
Для большинства пар беременность женщины вносит изменения в сексуальные отношения, но эти изменения для всех пар индивидуальны. Беременность может стать временем исследования новых способов проявления любви друг к другу, временем более открытого выражения сексуальных желаний и потребностей.
ПИТАНИЕ БЕРЕМЕННОЙ ЖЕНЩИНЫ
Исскуство приготовления пищи без сомнения требует особого чувства меры, таланта и интуиции. Не удивительно, что природа снабдила беременную женщину особым видом интуиции. Вкусы и желания беременной женщины могут меняться довольно часто. При этом женщина способна сама подбирать продукты, необходимые ей в данное время. Современная биология, медицина, натуропатия и диетология еще не располагают полной информацией об абсолютно верном режиме питания беременной женщины. Но многолетние научные наблюдения позволили выделить общие стандарты питания во время беременности, необходимые для нормального развития плода. Полностью удовлетворить потребности в питании беременной женщины может только сбалансированная диета.
Помните, что продукты, которые Вы используете, питают Вас и Вашего малыша. Следует планировать здоровую диету, потреблять «живую» пищу: фрукты, овощи, съедобные дикорастущие травы, орехи, пророщенные злаки. Обязательно следите за весом, артериальным давлением, анализом крови, мочи и работой почек и, при необходимости, корректируйте состояние разумным питанием.
Развитие новорожденного во многом зависит от того, как питалась мать во время беременности. Плохо, если мать питалась недостаточно, но и не лучше, если питание было избыточным. Избыточное или несбалансированное питание матери представляет серьезную угрозу благополучию малышей, которым предстоит появиться на свет.
С пищей мать получает энергию и материалы для создания нового организма. Содержащиеся в продуктах витамины и микроэлементы обеспечивают точность и скорость химических процессов, от которых зависит правильность выполнения генетической программы развития ребенка. Ежедневно организм матери нуждается в белках, жирах, углеводах, клетчатке, жидкости и других важных веществах.
Питание беременной женщины должно, с одной стороны, обеспечить правильное внутриутробное развитие плода, с другой — помочь сохранить собственное здоровье.
Никогда не поздно во время беременности изменить и улучшить свои привычки в еде. От этого здоровье вашего ребенка только выиграет и, кроме того, закрепленные положительные изменения в питании позволят вашему ребенку вырасти с ними и распространить их в своей будущей семье.
Во время беременности вы должны обеспечить ваше развивающееся дитя всеми необходимыми питательными веществами, иначе он заберет их из организма матери.
Оптимальная масса тела новорожденного 3000-3500 г, более крупные дети хуже адаптируются к жизни вне материнского организма, медленнее растут, чаще болеют. Женщины, рождающие крупных детей, как правило, получают травмы родовых путей. Это надо знать и учитывать при планировании своего рациона: перекармливая себя, вы перекармливаете и будущего ребенка, что одинаково вредно для обоих.
Организм же будущей матери также готовится к родо-разрешению и последующему кормлению ребенка, поэтому женщине необходимо полноценное питание, в противном случае беременность истощит будущую мать и лишит ребенка необходимых питательных веществ.
Питание женщины меняется в зависимости от срока беременности. Связано это, прежде всего, с увеличением массы плода. В течение последних 12 недель перед родами ребенок растет наиболее интенсивно — за это время он прибавляет в массе от 2200 до 2500 г.
Поэтому в первой половине беременности питание женщины, как правило, мало отличается от привычного. Но надо, чтобы оно было разнообразным и содержало в необходимом количестве белки, жиры, углеводы и минеральные соединения. Кроме того, следует употреблять свежеприготовленную пищу, поскольку при употреблении несвежих продуктов токсины через плаценту попадают к плоду.
В начале беременности женщине хочется то одного, то другого — чаще кислого, соленого, острого. Можно удовлетворять эти желания, но в MBDV.
При нормальном течении беременности, в первой ее половине лучше есть 4-5 раз в день, по возможности в одно и то же время. В этот период суточный рацион женщины с массой тела 58-65 кг и ростом 158-165 см должен соответствовать 2400-2700 ккал. В него входят 110 г белка, 75 г жира и 350 г углеводов, то есть на белки приходится 20-25 %, на жиры — 20-30 % и на углеводы — 40-45 % рациона.
Из-за того что во второй половине беременности плод быстро растет, органы желудочно-кишечного тракта женщины отодвигаются и несколько сдавливаются. Увеличивается не только плод — возрастают размеры плаценты, масса молочных желез, крови, тканевой жидкости, жировых отложений. Возрастают нагрузки на все органы и системы. Поэтому питание необходимо перестроить. Общее количество пищи увеличивается. В рационе в среднем должно содержаться (для тех же массы тела и роста женщины): 120 г белка, 85 г жира, 400 г углеводов в сутки. Энергетическая ценность пищи возрастает до 2800-3000 ккал.
Даже при нормальном течении беременности, особенно в последние 2 месяца, нельзя есть острое и соленое, копчености и консервы. Пищу рекомендуется недосаливать. Мясо лучше есть вареным, через день-два. Жареное мясо, грибные и рыбные бульоны, мясную подливу — не чаще чем раз в неделю. Хорошо каждый день употреблять в пищу творог, сметану, молочно-кислые сыры, выпивать до 0,5 л молока.
Следите за тем, чтобы пища была богата полноценными белками. Эти вещества не только являются источниками энергии и поставщиками строительных «кирпичиков» для синтеза собственных тканевых белков, ферментов, гормонов матери и плода, но и выполняют в организме беременной особую функцию. Белки обеспечивают устойчивость нервно-психической сферы, повышают сопротивляемость к воздействию неблагоприятных факторов и, прежде всего, возбудителей инфекционных болезней.
Во второй половине беременности нужно, чтобы 50 % общего количества белков дневного рациона приходилось на белки животного происхождения. Из них 50 % состав-
ляют белки мяса и рыбы, 40 % — молока и молочных продуктов, 10 % — яиц. Оставшиеся 50 % могут быть растительными белками.
Существует и другой расчет. До 16'-й недели беременности включительно женщина должна получать 1 г белка на 1 кг массы тела, а начиная с 17-й недели — по 1,5 г.
Пожалуй, не меньшее значение имеет для нормального течения беременности правильное употребление в пищу углеводов. Это основной вид «топлива» в организме, главный источник энергии, используемой в различных реакциях обмена веществ. Полное окисление углеводов, входящих в дневной рацион во второй половине беременности (400 г), обеспечивает более 50 % суточной энергетической потребности организма.
Имеется прямая зависимость между количеством углеводов в рационе беременной и массой плода. При недостатке углеводов в организме в качестве «топлива» используются белки. А это означает, что их мало поступает к плоду, из-за чего его развитие ухудшается. Если женщина не получает углеводов только в течение 8 часов, возника--ют сдвиги в обмене веществ — из печени исчезает гликоген, и в результате снижается сопротивляемость организма. Кроме того, недостаток углеводов усиливает процессы возбуждения в коре головного мозга, что крайне неблагоприятно сказывается на течении беременности.
Лучше всего, если беременная получает углеводы из продуктов, богатых клетчаткой, — хлеба, фруктов, овощей. Начиная с 4-го месяца беременности количество сахара в рационе нужно снизить до 40-50 г в сутки, вместо него можно есть мед.
Приблизительно 10-20 % массы тела человека приходится на жиры. В питании человека они имеют преимущественно энергетическое значение. Но, кроме того, жиры содержат полиненасыщенные жирные кислоты — предшественники простагландинов — гормоноподобных веществ, обнаруженных в различных органах и тканях человека. Эти вещества влияют на деятельность сердечнососудистой системы, гладкой мускулатуры кишечника, женского репродуктивного тракта. У беременных проста выполняет и чисто механическую роль — предохраняет другие ткани организма от толчков и ударов, а также служит термоизолятором, помогая сохранять внутреннюю температуру тела. В связи с этими необходимо, чтобы беременная женщина получала, в пишу достаточное количество жиров. Длительное употребление пищи почти лишенной жиров может привести к гибели плода.
Больше всего жиров содержится в растительных маслах, которые к тому же богаты и полиненасыщенными жирными кислотами. В соевом масле их 65—70 %, кукурузном — 68 %, в подсолнечном — 60 %, хлопковом — 51 %, горчичном — 23 %, оливковом — 14 %. Кроме того, в жирах различного происхождения растворен витамин Е (токоферол), который еще называют витамином размножения. Если его в пище недостаточно, беременность-не вынашивается, заканчиваясь самопроизвольным абортом. Всосавшийся из пищи витамин Е концентрируется в основном в плаценте и передней доле гипофиза — своего рода депо этого витамина.
В рационе беременной должно быть до 40 % жиров растительного происхождения. Из животных жиров рекомендуется употреблять коровье масло. Бараний и говяжий жир, а также маргарин не следует включать в рацион беременной женщины.
О пользе витаминов...
В период беременности и грудного вскармливания потребность организма женщины во многих жизненно важных витаминах и минеральных веществах существенно возрастает и даже самая оптимальная диета не всегда может обеспечить полный набор компонентов, необходимых для правильного развития будущего ребенка и сохранения здоровья матери.
Обычно женщина начинает принимать витамины только, когда узнает, что беременна. Однако делать это нужно не во время беременности, а еще до зачатия. Ведь о своем здоровье и о здоровье будущего ребенка очень важно позаботиться заранее. Главным условием полноценного развития плода является достаточное поступление в организм матери полезных веществ (аминокислот, нуклеотидов, углеводов, жирных кислот) вместе с витаминами и минералами.
Суточная потребность в витаминах взрослого человека и беременной женщины
|
Витаин А (ретинол) |
4000 - 6000 |
до 5000 |
ME |
|
Витамин В1 (тиэмин) |
1 .0 - 1 .6 |
1 .5 и более |
Мг |
|
Витамин В2 (рибофлавин) |
1.1 - 3.0 |
1 .8 и более |
МГ |
|
Витамин В3 (Витамин РР, никотинамид) |
15 - 25 |
до 15 |
мг |
|
Витамин В5 (пантотеновоя кислота) |
5 - 50 |
20 |
МГ |
|
Витамин В6 (пиридоксин) |
1.5 - 2.2 |
2- 10 |
МГ |
|
Витамин В9 (фолиевая кислота) |
0.1 - 0.4 |
0.4 - 1 |
МГ |
|
Витамин В12 (цианокобаламин) |
200 - 400 |
до 500 |
МГ |
|
Витамин С (аскорбиновая кислота) |
30 - 60 |
80 - 100 |
МГ |
|
Витамин D (кальциферолы) |
400 |
400 |
ме |
|
Витамин Е (токоферол) |
10-30 |
до 16 |
МГ |
|
Витамин К |
70 - 140 |
65 |
МГ |
|
Витамин Н (биотин) |
100 - 300 |
300 |
МГ |
|
Микроэлементы |
|
|
|
|
Железо |
10 - 20 |
30 - 60 |
МГ |
|
Йод |
60 - 200 |
150- 175 |
мкг |
|
Кальций |
600 - 1000 |
1200 - 2000 |
МГ |
|
Магний |
300 - 450 |
320 |
МГ |
|
Марганец |
2- 5.5 |
5 |
МГ |
|
Медь |
0.05 - 3 |
2 |
МГ |
|
Молибден |
100 - 500 |
25 |
мкг |
|
Селен |
60 - 200 |
65 |
мкг |
|
Фосфор |
800 - 1000 |
1200 |
МГ |
|
Хром |
60 - 200 |
26 |
мкг |
|
Цинк |
15 |
16 -25 |
МГ |
1 ME = 0,025 мг
Недостаток этих полезных веществ (особенно на ранних сроках беременности, когда у будущего ребенка формируются зачатки всех жизненно важных органов) может отрицательно сказаться на течении беременности и здоровье будущего ребенка.
Здоровое питание беременной женщины со специфическим витаминным обеспечением способствует предупреждению развития анемии у матери, проблем с зубами, облегчению токсикоза и снижает риск возникновения инфекционных заболеваний. Витамины поддерживают определенный уровень обмена веществ в организме, выполняют защитную функцию и необходимы для роста и обновления тканей.
Витамин А (ретинол)
Витамин А, накапливаясь в печени, расходуется для нужд матери и плода. Он участвует в метаболизме липи-дов и играет важную роль в активации клеточного иммунитета. Он необходим для развития плаценты, для роста мягких тканей опганизма. Заметна роль витамина А для воспроизводства эритроцитов крови как для матери, так и для плода. Для матери он также необходим для предотвращения послеродовых заболеваний, он помогает улучшить самочувствие беременной, нормализовать сон, усилить сократительную функцию миокарда. Витамин А требуется в повышенном количестве в период беременности и кормления грудью. Его суточная потребность не должна превышать 5000 ME, так как избыток ретинола повышает риск возникновения у плода дефектов развития нервной системы, почек, сердца, половых органов и конечностей. Эта форма витамина содержится в продуктах животного происхождения (особенно — в печени) и некоторых хлебных злаках, а также в мультивитаминных препаратах с устаревшими формулами. Риск повышается, если беременная женщина ежедневно получает с пищей свыше 10 тысяч ME (единиц дозировки). В качестве источника безвредной формы витамина А врачи рекомендуют овощи и фрукты, содержащие бета-каротин, нужный плоду и не вызывающий его повреждения.
Источники витамина: ретинол содержится в продуктах животного происхождения (рыбий жир, жир молока, сливочное масло, сливки, творог, сыр, яичный желток, жир печени и жир других органов — сердца, мозга).
Бета-каротин содержится в желто-красных, зеленых овощах и фруктах (рябина, абрикосы, шиповник, черная смородина, облепиха, желтая тыква, арбуз, красный перец, шпинат, капуста, ботва сельдерея, петрушка, укроп, кресс-салат, морковь, щавель, зеленый лук, зеленый перец, крапива, одуванчик, клевер).
Витамин B1(тиамин)
Он играет ключевую роль в метаболическом цикле выработки энергии, участвует в усваивании углеводов, необходим для нормального функционирования нервной и сердечно-сосудистой систем. Способствует предотвращению токсикоза, локальных нарушений кровоснабжения, гипотонии и улучшает аппетит. Дефицит витамина вызывает серьезные нарушения в работе нервной системы.
Источники витамина: преимущественно продукты растительного происхождения — злаки, крупы (овес, гречиха, пшено), мука грубого помола (при тонком помоле наиболее богатая витамином Bj часть зерна удаляется с отрубями, поэтому в высших сортах муки и хлеба содержание витамина В, резко снижено). Особенно много витамина в ростках зерна, в отрубях, в бобовых. Содержится также в фундуке, грецких орехах, миндале, абрикосах, шиповнике, красной свекле, моркови, редьке, луке, кресс-салате, капусте, шпинате, картофеле. Есть в молоке, мясе, яйцах, дрожжах.
Витамин В, (рибофлавин)
Принимает участие в обмене железа и благоприятно влияет на функцию печени, участвует во многих процессах обмена веществ и является одним из основных витаминов роста. Участвует в образовании коферментов и улучшает тканевое дыхание. Велика его роль в синтезе антител. Витамин В2 имеет большое значение при формировании костного скелета, мышц, нервной системы. Дефицит вызывает поражение глаз, кожи, задержку роста плода.
Источники витамина: продукты животноводства (печень, молоко, яйца, дрожжи). Много витамина в зернобобовых, шпинате, шиповнике, абрикосах, листовых овощах, ботве овощей, капусте, помидорах.
Витамин В3 (Витамин РР, никотинамид)
Участвует в окислительных процессах, метаболизме белков, жиров и углеводов, в осуществлении контроля за содержанием холестерина, нормализует работу желудочно-кишечного тракта. Улучшает циркуляцию крови и снижает повышенное артериальное давление, усиливает кровоток в капиллярах. Усиливает секрецию желудочного сока, стимулирует деятельность печени. Влияет на работу мышц, соединительной ткани и деятельность сердечно-сосудистой системы.
Источники витамина: основными источниками витамина служат мясо, печень, почки, яйца, молоко. Содержится витамин также в хлебных изделиях из муки грубого помола, в крупах (особенно гречневой), бобовых, присутствует в грибах.
Витамин B5 (пантотеновая кислота)
Пантотеновая кислота влияет на общий обмен веществ важное значение в обмене липидов и аминокислот. Оказывает нормализующее влияние на нервную систему (высокий жизненный тонус, хорошая концентрация внимания, защита от стрессов), на функции надпочечников и щитовидной железы. Применяется для профилактики воспалительных процессов, заболеваний кожи и волос. Способствует уменьшению запасов жира в организме.
Источники витамина: особенно богаты витамином печень, почки, мясо, рыба, яйца. Много пантотеновой кислоты содержится в бобовых (фасоли, горохе, бобах), в грибах (шампиньонах, белых), в свежих овощах (красной свекле, спарже', цветной капусте). Присутствует в кисломолочных и молочных продуктах.
Витамин В6 (пиридоксин)
Участвует в азотистом и аминокислотном обмене, в процессе кроветворения, регулирует процессы торможения в нервной системе мамы (уменьшение раздражительности, агрессивности). Потребность в витамине В6 во время беременности возрастает в два раза. Для плода витамин В6 обеспечивает правильное развитие мозга и нервной системы. Витамин уменьшает проявление токсикозов первой половины беременности. Типичными, клинически доказанными показаниями для применения витамина В6 являются неукротимая рвота и необходимость стимулирования органов кроветворения. Витамин В6 предотвращает нарушения кровоснабжения и гипотонию. Дефицит витамина в организме вызывает нарушения в работе нервной системы, анемию, болезни желудочно-кишечного тракта.
Источники витамина: особенно много витамина содержится в зерновых ростках, в грецких орехах и фундуке, в шпинате, картофеле, цветной капусте, моркови, салате, кочанной капусте, помидорах, клубнике, черешне, апельсинах и лимонах. Содержится также в мясных продуктах, рыбе, яйцах, крупах и бобовых.
Витамин В9 (фолиевая кислота)
Систематический прием фолиевой кислоты предупреждает развитие у плода дефектов закрытия нервной трубки. Опасность развития этих дефектов заключается еще и в том, что она возникает на ранних сроках беременности (нервная трубка формируется на 16-28-й день после зачатия), когда будущая мама еще не знает о том, что она беременна. Необходим для процесса эмбриогенеза и нормального образования клеток крови, включая процессы созревания мегалобластов и образования нормобластов. Недостаток витамина тормозит переход мегалобластичес-кой фазы кроветворения в нормобластическую. Участвует в процессах обмена веществ (особенно белковом), поэтому важен для роста и развития будущего ребенка, особенно на ранних сроках беременности. Положительно воздействует на работу пищеварительного тракта. Дефицит витамина приводит к развитию одной из форм анемии, желудочно-кишечным расстройствам у матери, порокам развития и нарушениям психического развития будущего ребенка. Более того, сейчас говорят, что фолиевая кислота повышает эффективность химиотерапии рака.
Источники витамина: основным источником в питании являются зерновые, мука грубого помола, много его в овощах (зелени петрушки, шпинате, салате, луке, ранней капусте, зеленом горошке), в свежих грибах, пищевых дрожжах, присутствует в твороге, сырах, рыбе, мясе.
Витамин В19 (цианокобаламин)
Является наиболее действенным из всех витаминов. Оказывает влияние на синтез нуклеиновых кислот, необходим для поддержания кроветворения и стимуляции роста плода. Благоприятно влияет на функцию печени, нервную систему. Недостаток витамина в организме вызывает анемию, поражение нервной системы (раздражительность, утомляемость), органов пищеварения.
Источники витамина: в растениях не встречается. Растения не способны синтезировать его (несмотря на то, что иногда содержат много кобальта, который входит в состав витамина В12). Основным источником витамина служат пищевые продукты животного происхождения: говяжья печень, рыба, продукты моря, мясо, молоко, сыры.
Витамин С (аскорбиновая кислота)
Обладает антиоксидантными свойствами. Он не только губительно действует на бактерии, но и оказывает нейтрализующее влияние на токсины, повышает устойчивость организма к инфекции, усиливает фагоцитоз и, кроме того, С укрепляет соединительную ткань, в том числе стенки кровеносных сосудов, ускоряет заживление повреждений, которые возможны в родах, повышает работоспособность. Витамин С улучшает усвоение железа в пищеварительном тракте. Беременным рекомендуется увеличить дневную дозу до 80-100 мг, а в период кормления грудью до 100 мг. Особенно витамин С необходим в последний триместр беременности. Дефицит витамина в организме матери приводит к снижению защитных сил организма, анемии, повышению проницаемости сосудов, что ведет к кровоизлияниям в кожу, суставы, кровоточивости десен, а также к преждевременному прерыванию беременности.
Источники витамина: содержится в свежих растениях (шиповнике, кизиле, черной смородине, рябине, облепихе, цитрусовых плодах, красном йерце, хрене, петрушке, зеленом луке, укропе, кресс-салате, краснокочанной капусте, картофеле, брюкве, капусте, в овощной ботве), и в лекарственных растениях (крапиве, будре, любистоке, в лесных плодах).
Витамин D
Витамин D способствует образованию костей и зубов, оптимальному функционированию сердечно-сосудистой системы и общему развитию будущего ребенка. Особая роль отводится витамину D в поддержании баланса кальция и фосфора в организме матери. Витамин D особенно необходим в последние три месяца беременности в качестве пре-натальной профилактике рахита.
Источники витамина: в растительных продуктах витамина D практически нет. Больше всего витамина содержится в некоторых рыбных продуктах: рыбий жир, печень трески, сельдь атлантическая, макрель, лосось, сардины в масле. В яйцах его содержание составляет 2,2 мкг %, в молоке — 0,05 мкг %, в сливочном масле — 1,3 мкг %, он присутствует в грибах, крапиве, тысячелистнике, шпинате. Образованию витамина D способствуют ультрафиолетовые лучи. Овощи, выращенные в парниках, содержат меньше витамина D, чем овощи, выращенные в огороде, так как стекла парниковых рам не пропускают этих лучей.
Витамин Е (токоферолацетат)
Мощный антиоксидант, повышает доставку клеткам питательных веществ и кислорода, стабилизирует клеточные мембраны и обладает противовоспалительным действием. Участвует в синтезе гормонов беременности и лактации, в обменных процессах в организме матери и плода, способствует предупреждению самопроизвольных выкидышей и преждевременных родов. Витамин Е предотвращает патологическую свертываемость крови и благоприятно влияет на периферическое кровообращение, в том числе и в мышце сердца, стимулирует образование новых капилляров. Витамин Е стимулирует мышечную деятельность и функции половых желез. Его дефицит приводит к мышечной слабости, повреждению эритроцитов, гемолитической анемии, появлению геморрагии. Витамин Е очень важен для обеспечения нормального роста плода. Недостаток витамина Е в ранние сроки беременности может явиться причиной выкидыша.
Источники витамина: токоферолы содержатся в основном в растительных продуктах. Наиболее богаты ими нерафинированные растительные масла: соевое, хлопковое, подсолнечное, арахисовое, кукурузное, облепиховое. Больше всего витаминоактивного токоферола в подсолнечном масле. Витамин Е содержится практически во всех продуктах, но особенно его много в зерновых и бобовых ростках (проростки пшеницы и ржи, гороха), в овощах — спаржевой капусте, помидорах, салате, горохе, шпинате, ботве петрушки, семенах шиповника. Некоторые количества содержатся в мясе, жире, яйцах, молоке, говяжьей печени.
Витамин К
Участвует в процессах свертывания крови (это очень важно во время родов). Помогает организму вырабатывать как минимум четыре белковые составляющие, участвующие в свертывании крови, поэтому его назначают перед хирургическими операциями. Необходим новорожденным, поскольку их пищеварительный тракт не содержит нужных для выработки витамина К бактерий, и уровень протромбина, основного протеина, участвующего в свертывании крови, невысок.
Источник витамина: широко распространен в растительном мире. Особенно богаты им зеленые листья люцерны, шпината, каштана, крапивы, тысячелистника. Много витамина в шиповнике, белокочанной, цветной капусте.
Витамин Н (биотин)
Биотин необходим для нормального функционирования кожи, входит в состав ферментов, регулирующих обмен аминокислот и жирных кислот. При недостаточности витамина Н возникает дерматит рук, ног и щек, нарушаются функции нервной системы.
Источник витамина: биотином богаты печень, почки. Содержится в дрожжах и овощах (красной свекле, капусте, шпинате), в бобовых (горохе, сое, бобах, фасоли), в грибах (шампиньонах, белых), меньше его в яйцах, молоке, фруктах. Присутствует в листьях черники и лесной земляники.
Железо (фумарат железа)
Среди микроэлементов железо имеет приоритетное значение, поскольку защищает женщину от анемии. Главная его роль — образование гемоглобина в эритроцитах и ми-оглобина мышц. Оно активно расходуется при выработке красных кровяных телец, снабжающих плод кислородом. Даже при сбалансированной диете потребность в дотации железа остается. Врач в этом случае должен ориентироваться на результаты исследований крови беременной женщины. Рекомендуемая ежедневная доза для беременных женщин — 60 мг, особенно в период второго и третьего триместров. Если у беременной женщины анемия, то следует принимать препараты железа в продолжение всей беременности. Анемия может сопровождаться побочными эффектами, такими как преждевременные роды, низкая масса тела новорожденного. В момент рождения здоровый ребенок должен содержать до 75 мг элементарного железа на килограмм веса, 75 % представлено в виде гемоглобина, 15 % депонировано и 10 % связано с белками. Извращение аппетита, отмечаемое при беременности, связано именно с дефицитом железа в организме. Прием препаратов железа иногда может вызывать запоры. Некоторые железосодержащие медикаменты выпускаются в комплексе с легкими слабительными средствами.
Источники витамина: особенно много железа в печени, почках, бобовых, овощах, в землянике, черешне, абрикосах, виноградном вине, айве, шпинате, курчаволистной капусте, салате, луке порее, кольраби, томатах, сельдерее, кресс-салате и таких лекарственных растениях, как крапива, бессмертник, зайцегуб, лобелия, синюха, сушеница.
Йод
Необходим для функционирования щитовидной железы, значение которого во время беременности особенно возрастает. На самых ранних сроках гормоны щитовидной железы способствуют сохранению беременности. Если в организм беременной женщины поступает недостаточное количество йода, то это приводит к изменениям, способствующим разрастанию щитовидной железы, как у ребенка, так и у матери. Щитовидная железа будущего ребенка закладывается на 4-5 неделе беременности, вот почему так важно раннее введение витамина в организм беременной женщины.
Источник витамина: содержание йода в обычных пищевых продуктах невелико — 4-15 мкг %. Однако в морской рыбе содержится около 70 мкг%, в печени трески -до 800 мкг%, в морской капусте в зависимости от вида и срока сбора — 50-70000 мкг %. Но следует учитывать, что при длительном хранении и тепловой обработке пищи значительная часть йода (20-60 %) теряется. Содержание йода в наземных растениях и животных продуктах сильно зависит от его количества в почве. Поэтому для предупреждения зобной болезни в поваренную соль добавляют небольшое количество йодида калия (25 мг на 1 кг соли). Срок хранения такой соли не более б месяцев, так как при хранении йод улетучивается.
Кальций
Растущему плоду в избыточном количестве нужен кальций, как для роста костей и зубов, так и для формирования нервной системы, сердца и мышц. Трудно переоценить роль кальция в регуляции ритма сердца и процесса свертывания крови. Кальций необходим для развития всех тканей ребенка, включая нервные клетки, внутренние органы, скелет, ткани глаз, ушей, кожи, волос и ногтей. Подсчитано, что 13 мг кальция в час и 300 мг в день проходит через плаценту плода, при рождении он должен накопить до 25 000 мг кальция. Дефицит кальция может привести к задержке роста плода. Недостаток в организме кальция также способствует развитию токсикозов и нейровегетативных нарушений. Кальций устраняет дискомфорт беременной: мышечные боли, сердцебиение. Необходимым количеством кальция для беременной женщины является 150-200 мг в день. Кальций способствует профилактике остеопороза и кариеса у будущей мамы.
Источники витамина: много кальция в молоке и молочных продуктах, некоторых овощах (капусте, чесноке, сельдерее, петрушке), фруктах и ягодных культурах (крыжовнике, смородине, клубнике, черешне). Некоторые продукты (злаковые, щавель, шпинат) замедляют всасывание пищевого кальция. Эти продукты содержат фитиновую или щавелевую кислоты, которые в результате взаимодействия с кальцием образуют нерастворимые соли - фитаты и оксалаты, и всасывание кальция затрудняется. Поэтому необходимо учитывать сочетание (совместимость) пищевых продуктов.
Магний
Участвует в формировании костей, регуляции работы нервной ткани, обмене углеводов и энергетическом обмене. Магний улучшает кровоснабжение сердечной мышцы. В некоторых важных процессах магний выступает как антагонист кальция, избыток магния снижает усвояемость кальция. Оптимальное соотношение кальция и магния составляет 10:7, это соотношение поддерживается обычным набором пищевых продуктов. При недостатке магния повышается раздражительность.
Источник витамина: почти половина суточной нормы магния обеспечивается злаковыми и крупяными изделиями. Магния много в бобовых, в орехах, листовых овощах, ежевике, малине, клубнике.
Марганец
Влияет на развитие скелета, участвует в реакциях иммунитета, в кроветворении, тканевом дыхании. Недостаточное поступление марганца в детский организм может привести к задержке роста и развития скелета, истощению.
Источник витамина: хлеб, злаки, крупы, овощи, печень и почки животных.
Медь
Способствует анаболическим процессам в организме, участвует в функционировании некоторых ферментов (ци-тохромоксидазы, тирозиназы и других), синтезе пигмеитов кожи, волос и глаз, гемоглобина, влияет на функции желез внутренней секреции.
Источник витамина: содержится в злаках, крупах, хлебных изделиях, в листьях чая, в картофеле, фруктах, орехах, грибах, в бобовых и сое, а также в печени животных и птиц.
Молибден
Активирует ряд ферментов. Является частичным аналогом меди в биологических системах.
Источник витамина: содержится в крупах, злаках, бобовых, печени и почках животных.
Селен
Как антиоксидант, селен защищает клетки и ткани от угрозы поражения их свободными радикалами. Из-за своего антиоксидантного эффекта, дополняющего подобный же эффект витамина Е, оба витамина, как считается, взаимодействуют, усиливая один другого. Селен также поддерживает функционирование иммунной системы.
Источники витамина: цельные злаки, спаржа, чеснок, яйца и грибы — наиболее распространенные источники селена, равно как и постное мясо и морепродукты. Для поддержания здоровья требуется совсем немного селена, и большинство людей получают необходимое его количество с пищей.
Фосфор
Важнейший элемент, входящий в состав белков, нуклеиновых кислот, костной ткани. Соединения фосфора принимают участие в обмене энергии (аденозинтрифосфор-ная кислота и креатинфосфат являются аккумуляторами энергии), с их превращениями связаны мышечная и умственная деятельность, жизнеобеспечение организма. Фосфор влияет на деятельность сердца и почек.
Источники витамина: относительно много фосфора находится в рыбе, хлебе, мясе, молоке и сыре. Еще больше фосфора находится в фасоли, горохе, овсяной, перловой и ячневой крупах, а также в ягодных культурах, орехах, петрушке, капусте, моркови, чесноке, шпинате.
Цинк
Цинк необходим для нормального развития тканей и костного скелета плода. Он регулирует аппетит матери, переваривание пищи, участвует в синтезе белков плода и является необходимым звеном в синтезе коллагена и эластина. Этот микроэлемент участвует в транспорте витамина А, играет заметную роль в синтезе гормонов (инсулина), белков и нуклеиновых кислот. Дефицит цинка приводит к снижению аппетита, замедлению роста, отставанию в половом развитии, снижению иммунной функции. Раннее введение цинка в диету беременной женщины жизненно необходимо для предотвращения внутриутробных аномалий, таких как гидроцефалия, пороки сердца и расщепление неба. Замечено, что достаточное количество цинка предотвращает появление растяжек после беременности. Вместе с кальцием неоценима его роль в укреплении костного скелета ребенка. Его недостаток приводит к перенашиванию беременности. Последние данные свидетельствуют о его прямом воздействии на нервную систему плода.
Источники витамина: содержится в печени, мясе, желтках куриных яиц, сыре, бобовых, овощах.
Хром
Важнейшая биологическая роль микроэлемента хрома состоит в регуляции углеводного обмена и уровня глюкозы в крови. Уровень хрома снижается у женщины во время беременности и после рождения ребенка. Этим дефицитом хрома можно объяснить диабет беременных, хотя эта причина едва ли единственная. Дефицит хрома в организме, помимо повышения уровня глюкозы в крови, приводит к повышению триглицеридов и холестерина в плазме крови и в конечном итоге к атеросклерозу. Высокий дефицит этого микроэлемента может стать причиной диа-бетоподобного состояния. Дефицит хрома в организме приводит к заболеваниям сердечно-сосудистой и эндокринной систем, энцефалопатии и гипергликемии.
Источник витамина: морковь, крапива двудомная, лук победный (черемша), кукуруза, петрушка кудрявая при повседневном употреблении могут удовлетворить суточную потребность человека в этом элементе.
Особое внимание следует уделить фолиевой кислоте (В9). Этот витамин обеспечивает необходимую скорость роста и развития будущего ребенка, особенно на ранних стадиях беременности. Систематический прием фолиевой кислоты предупреждает развитие у плода таких пороков, как гидроцефалия и аненцефалия. Необходимо как можно раньше ( за 1-3 месяца до предполагаемой беременности) начать профилактический курс приема препарата и продолжать его в течение всей беременности. Необходимо отметить, что фолиевая кислота усваивается лучше, чем ее природный аналог (фолат), содержащийся в зеленых лиственных овощах, бобах, спарже, цитрусовых.
В настоящее время обилие выпускаемых витаминных комплексов может затруднить выбор. Какой именно препарат следует принимать должен посоветовать ваш лечащий врач. Это могут быть как специальные препараты типа матерна (США), прегнавит (Германия), так и общеукрепляющие такие как олиговит, супродин (Швейцария) или любые другие.
И еще один момент...
Не следует принимать витамины утром на голодный желудок, лучше пить их на ночь после еды.
При выборе и приеме витаминного препарата необходимо помнить, что повышенные дозы витаминов могут оказать негативное воздействие на здоровье как матери, так и малыша.
Обзор витаминных комплексов приведен ниже:
Чай для беременных женщин HIPP, Хипп ГмбХ и Ко.
Состав:
витамин А;
витамин B1;
витамин В2;
ниацин;
пантотеновая кислота;
витамин В6;
фолиевая кислота;
витамин В12;
витамин С;
витамин Е;
биотин;
йод;
трикальцийфосфат;
цинк.
А так же:
экстракт из маракуй, бананов, манго, измельченные плоды пассифлоры, экстракт гардении.
Показания: хипп-чай для беременных женщин является быстрорастворимым, готовым к употреблению напитком. Чай имеет приятный ароматный вкус, приготовлен из натуральных экстрактов фруктов и лекарственных трав с добавлением глюкозы, лактозы и мальтодекстрина. Чай обогащен важнейшими витаминами, минеральными веществами и микроэлементами для удовлетворения повышенной потребности в них беременной женщины. 0,5 л чая в день могут обеспечить половину суточной потребности организма будущей матери.
МАТЕРНА (MATERNA), Wyeth-Lederle, США.
Таблетки: в упаковке 100 шт.:
витамин А (ретинол) — 5000 ME;
витамин Bj (тиамин) — 3 мг;
витамин В2 (рибофлавин) — 3,4 мг;
витамин В3 (никотинамид) — 20 мг;
витамин В5 (пантотеновая кислота) — 10 мг;
витамин В6 (пиридоксин) — 10 мг;
витамин В9 (фолиевая кислота) — 1 мг;
витамин В12 (цианокобаламин) — 12 мкг;
витамин С (аскорбиновая кислота) — 100 мг;
витамин D (колекальциферол) — 400 ME;
витамин Е (токоферол) — 30 ME;
витамин Н (биотин) — 30 мкг;
железо — 60 мг;
йод — 150 мкг;
кальций — 250 мг;
магний — 25 мг;
марганец — 5 мг;
медь — 2 мг;
молибден — 25 мкг;
хром — 25 мкг;
цинк — 25 мг.
Режим дозирования: назначают по 1 таблетке в день. При необходимости, по назначению врача режим дозирования может быть изменен.
Побочное действие: возможны реакции повышенной чувствительности к компонентам.
LADY'S FORMULA, PHARMA-MED, США.
Таблетки: в упаковке 100 шт.:
витамин А (ацетат) 4000 ME 80;
витамин Bj (тиамин) — 1,5 мг 100;
витамин В2 (рибофлавин) — 1,7 мг 100;
никотинамид (витамин В3) — 18 мг 90;
витамин В6 (пиридоксин-HCl) — 2,6 мг 130;
витамин Вд (фолиевая кислота) — 0,8 мг 200;
витамин В]2 (цианокобаламин) — 4 мкг 67;
витамин С (аскорбиновая кислота) — 100 мг 170;
витамин D (эргокальциферол) — 400 ME 100;
витамин Е (DL-альфа-токоферолацетат) — 11 мг 37;
вальций (сульфат кальция) — 200 мг 20;
железо (фумарат железа) — 60 мг 340;
цинк (окись цинка) — 25 мг.
Режим дозирования: назначают по 1 таблетке в день после еды. При необходимости, по назначению врача режим дозирования может быть изменен.
ВИТРУМ Пренатал (VTFRUM Prenatal), Unipharm Inc., США.
Таблетки, покрытые оболочкой: в упаковке 100 шт.:
витамин А (ацетат) — 4000 ME;
витамин Вх (тиамина гидрохлорид) — 1,5 мг;
витамин В2 (рибофлавин) — 1,7 мг;
витамин В3 (никотинамид) — 18 мг;
витамин В6 (пиридоксина гидрохлорид) — 2,6 мг;
витамин Вд (фолиевая кислота) — 0,8 мг;
витамин В]2 (цианкобаламин) — 4 мкг;
витамин С (аскорбиновая кислота) — 100 мг;
витамин D (эргокальциферол) — 400 ME;
витамин Е (токоферола ацетат) — 11 мг;
железо (фумарат) — 60 мг;
кальций (карбонат) — 200 мг;
цинк — 25 мг;
Режим дозирования: назначают по 1 таблетке в день после еды. При необходимости, по назначению врача режим дозирования может быть изменен.
Побочное действие: возможны реакции повышенной чувствительности к компонентам препарата.
Противопоказания: повышенная чувствительность к компонентам препарата.
ВИТРУМ Пренатал форте (VITRUM Prenatal forte), Unipharm, Inc.
витамины А;
бета-каротин;
витамин Bjj
витамин В2;
никотинамид;
пантотеновая кислота;
витамин В6;
фолиевая кислота;
витамин В]2;
витамин С;
витамин D;
витамин Е;
биотин.
Минеральные вещества и микроэлементы:
железо, кальций, селен, медь, молибден, марганец, магний, цинк, хром, йод.
Режим дозирования: назначают по 1 таблетке в день после еды. При необходимости, по назначению врача режим дозирования может быть изменен.
в I триместре ежедневно назначают 1 капсулу, во II триместре — 2 капсулы, в последнем триместре — 3 капсулы препарата. В послеродовом периоде, во время грудного вскармливания ежедневно назначают 3 капсулы прегнавита.
Побочное действие: не установлено.
Противопоказания: пернициозная анемия.
Особые указания: в период беременности суточная доза ретинола пальмитата (в составе прегнавита) не должна превышать 10 000 ME.
СУПРАДИН ( SUPRADYN ), Hoffman La Roch, Швейцария.
Форма выпуска: драже — 30, шипучие таблетки — 10.
1 драже содержит:
витамин А (ретинол) — 1000 мкг;
витамин Bj (тиамин/мононитрат) — 20мг;
витамин В,( рибофлавин) — 5 мг;
витамин В3 (никотинамид) — 50 мг;
витамин В6 (пиридоксин гидрохлорид) — 10 мг;
витамин Вд (фолиевая кислота) — 1 мг;
витамин В12 (цианокобаламин) — 5 мкг;
витамин С (аскорбиновая кислота) — 150 мг;
витамин D (эргокальциферол) — 12,5 мкг;
витамин Е (альфа-токоферола ацетат) — 10 мг;
витамин Н (биотин) — 250 мкг;
кальция пантотенат — 11,6 мг;
железо (карбонат, сульфат, элемент) — 1,25 мг;
кальций (фосфат, пантотенат) — 51,3 мг;
магний (фосфат, стеарат, оксид) — 21,2 мг;
марганец (сульфат) — 500 мкг;
медь (сульфат) — 1,0 мг;
молибден (молибдат) — 100 мкг;
фосфор (фосфат) — 23,8 мг;
цинк (сульфат) — 500 мкг.
1 драже содержит неактивные ингредиенты: повидон, лактоза, целлюлоза микрокристаллическая, кросповидон, маннитол, сахароза, магния стеарат, а также компоненты сахарной оболочки.
Режим дозирования: назначают по 1 драже (1 шипучей таблетке) в день. Драже принимают после еды, не разжевывая, запивая большим количеством жидкости. Шипучую таблетку растворяют в стакане воды.
62 Энциклопедия беременности
Побочное действие: при соблюдении режима дозирования побочного действия не наблюдается. В редких случаях при приеме шипучих таблеток возможна легкая диспепсия (нарушения пищеварения).
Противопоказания: гипервитаминоз А или D, гипер-кальциемия, почечная недостаточность, повышенная чувствительность к компонентам препарата.
Олиговит ( Oligovit ), Ign Pharmaceuticals, Inc.
Упаковка: таблетки N30.
Суточный комлекс витаминов и минералов:
ретинола — 5000 ME;
холекальциферола — 500 ME;
тиамина хлорида — 5 мг;
рибофлавина — 5 мг;
никотинамида —"50 мг;
кислоты аскорбиновой — 100 мг;
пиридоксина — 2,5 мг;
цианокобаламина — 2,5 мкг;
токоферола ацетата — 12,5 мг;
кальция фосфата — 200 мг;
натрия фторида — 0,5 мг;
железа сульфата — 0,5 мг;
магния сульфата — 0,5 мг;
магния окиси — 3 мг;
кобальта сульфата — 50 мкг;
цинка сульфата — 750 мкг;
молибдена — 0,1мг;
калия сульфата — 2,5 мг.
Режим дозирования: назначают по 1 таблетке в день после еды. При необходимости, по назначению врача режим дозирования может быть изменен.
Побочное действие: возможны реакции повышенной чувствительности к компонентам препарата.
Противопоказания: повышенная чувствительность к компонентам препарата.
В последние месяцы беременности полезно облучение ультрафиолетовыми лучами (кварцем) в консультации, благодаря ему в организме синтезируется витамин D. Эти процедуры предотвращают развитие рахита у ребенка.
Отдельно остановимся на употреблении поваренной соли. Если в первой половине беременности женщина может получать в сутки 10—12 г соли, то во второй — не более 8 г, а в последние 2 месяца еще меньше — 5-6 г. Дело в том, что натрий способствует задержке жидкости в организме, а, следовательно, появлению отеков. Во второй половине беременности это опасно, так как почки работают с перегрузкой и может развиться тяжелое патологическое состояние — эклампсия.
Почти 70 % общей массы человека приходится на жидкость. Потерю жидкости организмом необходимо восполнять. Беременной женщине следует получать 1,5 л свободной жидкости — с водой, молоком, соками, супом, чаем. Однако в последние 2 месяца беременности потребление жидкости нужно ограничить до 1-1,2 л в сутки, особенно, если женщина склонна к отекам.
Мы рассказали о питании женщины при благополучном течении беременности. Если же беременная больна, или беременность развивается с отклонениями от нормы, врач консультации скорректирует рацион и режим питания.
ФИЗИОЛОГИЯ БЕРЕМЕННОСТИ, ВНУТРИУТРОБНОЕ РАЗВИТИЕ РЕБЕНКА
Беременность подразделяется на три триместра, каждый из которых продолжается около трех месяцев. Мы проследим за изменениями матери и ребенка в течение всего периода беременности (40 недель).
Салоны красоты и медицинские центры Санкт-Петербурга

